 Art Medicina | WhatsApp
Art Medicina | WhatsApp
 Art Medicina | WhatsApp
Art Medicina | WhatsApp


Chamamos ovários as glândulas sexuais femininas que, além de armazenarem a reserva ovariana da mulher, também são responsáveis por interagir com o sistema endócrino, respondendo aos estímulos hormonais e também produzindo hormônios, como a progesterona e o estrogênio.
Apesar de estarem conectados ao útero pelas tubas uterinas, a origem embrionária dos ovários é diferente dessas estruturas. No início da embriogênese, uma das primeiras formas de diferenciação celular acontece entre as células primordiais somáticas, que darão origem a praticamente todos os tecidos do corpo, e as células primordiais reprodutivas, que se desenvolverão nos gametas: óvulo e espermatozoide.
Os ovários surgem a partir das células reprodutivas e por isso é no interior desses órgãos que os folículos ovarianos são armazenados, em número limitado, desde o período intrauterino.
Isso significa que, ao nascer, a mulher já contém em seus ovários todas as células reprodutivas disponíveis ao longo de toda sua vida. Esse estoque é chamado tecnicamente de reserva ovariana.
A partir da puberdade, a reserva ovariana vai sendo intensamente consumida a cada ciclo reprodutivo. Apesar das mulheres normalmente liberarem apenas um óvulo por ciclo, durante a ovulação, aproximadamente 1000 folículos são recrutados para o amadurecimento, no período pré ovulatório.
A ovulação é regulada pela ação dos hormônios FSH (hormônio folículo-estimulante) e LH (hormônio luteinizante). As gonadotrofinas realizam o recrutamento folicular e estimulam as células destes folículos a produzirem principalmente testosterona, estrogênio e progesterona, os principais hormônios sexuais.
Os hormônios sexuais regulam a função reprodutiva promovendo a ovulação, em que um óvulo é liberado para as tubas uterinas, ficando disponível para fecundação, e atuando diretamente na preparação hormonal do útero para receber o embrião, caso a fecundação ocorra.
Todas as técnicas de reprodução assistida contam com uma etapa inicial de estimulação ovariana, que simula a atuação dos hormônios sexuais envolvidos na ovulação, com o objetivo de aumentar as chances de fecundação. Cada técnica, no entanto, realiza protocolos diferentes de estimulação ovariana, de acordo com especificidades em suas metodologias.
Acompanhe a leitura do texto a seguir e entenda melhor como é realizada a estimulação ovariana e qual a sua função para as taxas de sucesso da reprodução assistida.
A estimulação ovariana é um procedimento realizado com administração de doses diárias de FSH e LH, com objetivos de potencializar os processos envolvidos na ovulação.
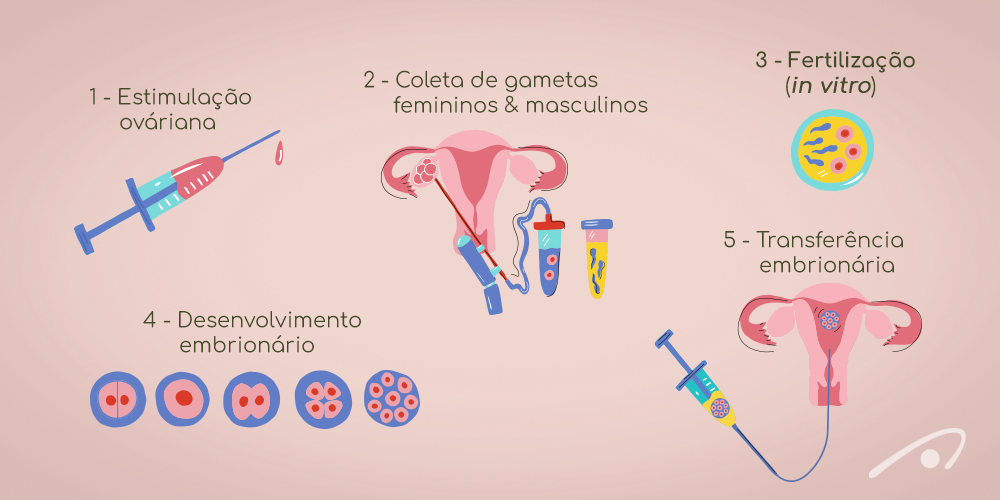
Esse procedimento é utilizado no contexto da reprodução assistida por suas três principais técnicas: a RSP (relação sexual programada), a IA (inseminação artificial) e a FIV (fertilização in vitro).
O aumento gradativo nas concentrações das gonadotrofinas decorrente da estimulação ovariana sinaliza aos folículos ovarianos imaturos que se desenvolvam.
Dependendo das doses hormonais utilizadas, o recrutamento folicular pode ser mais ou menos potencializado. Por isso, os protocolos para estimulação ovariana utilizados na RSP e na IA, técnicas em que a fecundação acontece dentro do corpo da mulher, devem prever dosagens hormonais mais baixas, para diminuir o risco de gestação múltipla.
No caso da FIV, a lógica se inverte e os protocolos costumam indicar doses mais altas das gonadotrofinas, já que o objetivo é conseguir coletar um número maior de folículos, que serão fecundados em laboratório.
O número de folículos obtidos pela coleta de gametas na FIV interfere nas taxas de sucesso da técnica, já que aumentam as possibilidades de que os embriões conseguidos em laboratório sejam saudáveis e viáveis.
Ao contrário do que acontece na RSP e na IA, os riscos para a gestação múltipla na FIV não estão relacionados à estimulação ovariana, mesmo que a técnica realize protocolos mais intensos nessa etapa.
Como na FIV a fecundação é feita em laboratório, o aumento no risco de gestação gemelar só pode ser decorrente do número de embriões transferidos, ao final do tratamento.
Apesar de as técnicas de reprodução assistida realizarem protocolos diferentes para estimulação ovariana, a estrutura desta etapa é bastante semelhante em cada uma delas.
A aplicação dos hormônios deve ser feita em doses diárias, por via oral ou intramuscular, a partir do início do ciclo menstrual, para que o aumento na concentração das gonadotrofinas seja gradual, mimetizando o que acontece com a fisiologia natural do corpo.
A estimulação ovariana pode durar aproximadamente de 10 a 12 dias e durante esse período deve ser monitorada por ultrassonografia transvaginal, para que tanto o processo de ovulação quanto a preparação endometrial possam ser acompanhados com mais proximidade.
Quando a estimulação ovariana é realizada para os tratamentos com RSP e IA, o monitoramento desta etapa indica quando deve ser feita a indução da ovulação – que é a segunda etapa dessas técnicas e prevê a administração de uma dose de hCG (gonadotrofina coriônica humana), para auxiliar no rompimento do folículo e liberação do óvulo em direção às tubas uterinas.
No contexto da FIV, o monitoramento da etapa de estimulação ovariana tem como objetivo observar o número de folículos em estágio antral (pré-ovulatória), e também determinar em que momento deve ser realizada a coleta destes folículos.
O desenvolvimento das tecnologias que permitiram a criação de protocolos para estimulação ovariana foi fundamental para aumentar as taxas de gestação para todas as técnicas de reprodução assistida disponíveis hoje.
Especialmente quando a infertilidade é causada por problemas relacionados à anovulação, a estimulação ovariana é uma forma de melhorar as chances de obter os óvulos, auxiliando a dinâmica hormonal do próprio corpo a promover a ovulação de, ao menos, um óvulo, em um mesmo ciclo reprodutivo.
Quer saber mais sobre estimulação ovariana? Acompanhe nosso conteúdo tocando aqui!
Agradecemos a sua leitura, aproveite e compartilhe© 2026 ART MEDICINA S.A CNPJ: 17.109.145/0001-28. Todos os direitos reservados.
O conteúdo deste site foi elaborado pela equipe da Clínica Art Medicina e as informações aqui contidas tem caráter meramente informativo e educacional. Não deve ser utilizado para realizar autodiagnóstico ou automedicação. Em caso de dúvidas, consulte seu médico, somente ele está habilitado a praticar o ato médico, conforme recomendação do Conselho Federal de Medicina. Todas imagens contidas no site são meramente ilustrativas e foram compradas em banco de imagens, não envolvendo imagens de pacientes.
Diretor Técnico: Marcelo Giacobbe - CRM 62588